Cada día es más frecuente encontrarnos en la situación de que a un familiar, un amigo, un conocido o uno mismo, va a ser sometido a una endoscopia digestiva. Y lo primero que se nos viene a la cabeza es: ¿me voy a enterar de algo?; ¿me va a doler?; ¿voy a sufrir algún tipo de molestia?; ¿me tengo que someter a anestesia? y ¿con qué tipo de anestesia se va a realizar el procedimiento? Estas son algunas de las dudas que pueden surgir a la hora de realizarnos una endoscopia digestiva y que vamos a tratar de aclarar y resolver en el siguiente artículo.
Una endoscopia digestiva consiste en la introducción de unos tubos flexibles a través de la boca o el ano, denominándose gastroscopia o colonoscopia, respectivamente. Se trata de procedimientos con objetivo diagnóstico o terapéutico, de corta duración y moderadamente dolorosos. Actualmente existen muchas indicaciones para estos procedimientos, desde programas de detección de cáncer de colon, enfermedades familiares o reflujo gastroesofágico. La gastroscopia, de forma genérica, se puede realizar sin ningún tipo de anestesia (por tratarse de un procedimiento menos doloroso), mientras que la colonoscopia se lleva a cabo de rutina con sedación.
¿Qué es, entonces, la sedación?
Se trata de la administración de medicación inductora de un estado de ansiolisis o somnoliencia (según la profundidad de la misma) que permite la realización de técnicas diagnóstico-terapéuticas. De esta manera, se consigue disminuir el nivel de conciencia de un paciente, permitiendo mejorar la calidad de la exploración y disminuyendo la ansiedad y molestias durante la misma.
Una vez realizada la indicación de la endoscopia, un anestesiólogo realizará una valoración preoperatoria (actualmente de forma telemática o presencial) en la que se revisará la patología previa del paciente, su tratamiento habitual y potenciales complicaciones, así como sus alergias medicamentosas. De cara al día de la exploración, será fundamental seguir las indicaciones del médico responsable, ya sea el especialista de Digestivo o el médico de Atención Primaria en cuanto a la preparación de la prueba. Es importante terminar la preparación dos o más horas antes de la exploración, de cara a poder realizar con total seguridad la sedación.
Adecuada monitorización
En la sala de endoscopia será cuando el médico de anestesia corroborará toda la información previamente revisada y que no exista ninguna contraindicación que impida la realización de la técnica.
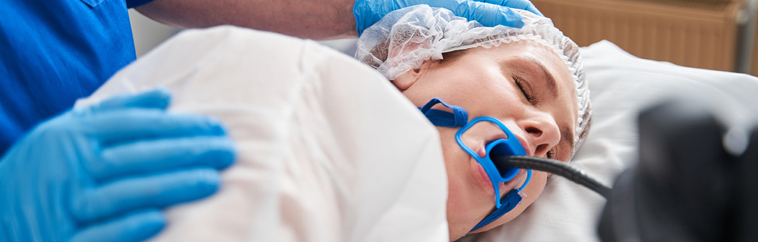
Para poder llevar a cabo una técnica anestésica, independientemente del tipo de anestesia que se trate, es imprescindible una adecuada monitorización.
Para ello, se utilizan una serie de sensores que controlan en todo momento la tensión arterial (manguito), el ritmo cardíaco (electrocardiograma) y la saturación periférica de oxígeno (pulsioxímetro).
Además, se colocan de rutina unas cánulas de oxígeno adicional en la nariz. Es también necesario canular una vía períferica (“coger un suero”) para poder administrar la medicación a través de ella. Este resulta el único momento de toda la prueba que puede resultar molesto, ya que se trata de un pequeño pinchazo en una de las manos.
Sedación vía intravenosa
Una vez se han llevado a cabo todos los preparativos, será el momento en el que se inicie la sedación administrando medicación por vía intravenosa. Esta se mantendrá durante toda la exploración para mantener el nivel de sedación deseado y adecuado, profundizando en aquellos momentos que puedan resultar más molestos para el paciente. Es en este estado de inconsciencia en el que el paciente se encuentra preparado para el procedimiento, que llevará a cabo el endoscopista a cargo de la sala.
Sala de despertar
Una vez terminada la prueba, y tras retirar la medicación que mantiene la sedación, el paciente será trasladado a la Unidad de Recuperación Post-Anestésica (URPA), más comúnmente conocida como “sala de despertar”.
Como su propio nombre indica, es en esta sala donde el paciente irá recuperando progresivamente la conciencia, despertándose, y recuperándose de la exploración durante el tiempo que sea necesario.
Habitualmente, la estancia en esta unidad no suele superar las dos horas. El anestesiólogo responsable considerará cuándo es posible el alta hospitalaria basándose en una serie criterios clínicos y diferentes escalas.
Durante ese día, se recomienda guardar reposo relativo, así como una serie de precauciones a la hora de realizar algunas actividades cotidianas (conducir, tomar decisiones importantes…) que serán entregadas en un informe médico en papel.
En el Hospital Universitario de Navarra se realizan alrededor de medio centenar de endoscopias digestivas al día, y en ellas el anestesiólogo tiene un papel fundamental. Permite realizarlas de forma eficaz y libre de dolor para el paciente a la vez que de forma segura.