En el momento actual, son muchas las parejas que están teniendo problemas para conseguir un embarazo de manera espontánea. En el caso de las mujeres, se atribuyen estas dificultades a retrasar el momento de la maternidad, al estilo de vida, a ciertos medicamentos, a problemas hormonales o a problemas del propio aparato reproductor femenino.
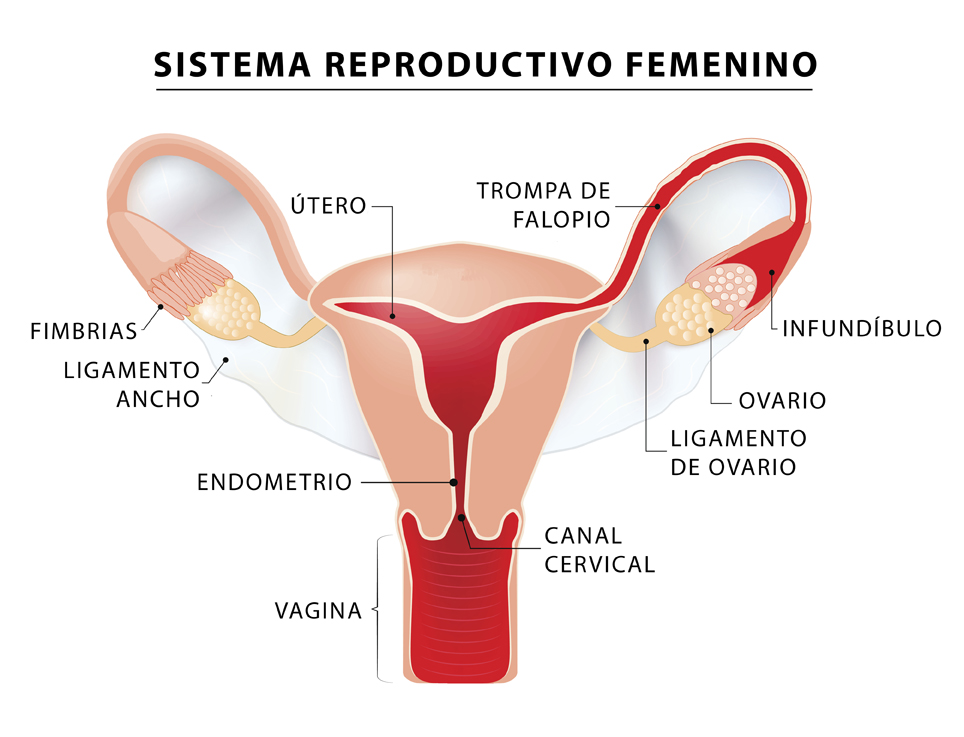
Una vez descartados los cuatro primeros factores, a las mujeres se les puede ofrecer realizar un estudio de su aparato reproductor. Además de la ecografía vaginal y/o abdominal, existe una exploración radiológica específica para estudiar dicho aparato, que se denomina histerosalpingografía. Su nombre proviene del griego histero, que significa útero y salpingo, que hace referencia a las trompas de Falopio, puesto que esta técnica nos va a permitir valorar el conducto cervical, el útero y las trompas de Falopio.
¿Cómo se realiza la histerosalpingografía?
La exploración se lleva a cabo en una sala de Radiodiagnóstico, donde la paciente permanece tumbada, con las rodillas dobladas, en una posición lo más similar posible a la que se coloca en el ginecólogo. Está acompañada en todo momento por el médico radiólogo ya que es una exploración dinámica, es decir, se ve en movimiento lo que ocurre con la medicación utilizada. En primer lugar, y con mucho cuidado, se coloca un espéculo desechable similar al que utilizan los ginecólogos, para, a continuación, introducir una minúscula sonda de plástico, indolora, por el orificio del cuello del útero. Una vez colocada, se hincha con suero un pequeño balón que dicha sonda tiene cerca del extremo, para impedir que se salga del cuello del útero. Esta maniobra tampoco es dolorosa, aunque algunas mujeres sí que indican que notan una ligera presión. Posteriormente, el médico radiólogo va introduciendo, a través de dicha sonda un líquido llamado contraste, que va rellenando el útero y las trompas de Falopio, y va realizando diferentes radiografías durante este proceso, para valorar bien los órganos y sus posibles patologías. Este paso puede, en algunas mujeres, desencadenar un ligero dolor abdominal, similar al que presentan en el momento de la ovulación o de la menstruación. La exploración continúa hasta que el contraste pasa al peritoneo a través de las trompas y a la mujer se le retira el material. En muchas ocasiones se realiza posteriormente una nueva radiografía, esta vez similar a una radiografía de abdomen, para comprobar que el contraste se está eliminando de manera adecuada.
¿Y qué se puede encontrar al hacer la prueba que condicione la dificultad de conseguir el embarazo?
Son múltiples las patologías que podemos descartar mediante esta técnica. Las más habituales incluyen:
• Anomalías en la estructura del útero.
• Cicatrices uterinas.
• Pólipos uterinos.
• Tumores uterinos o de trompa.
• Obstrucción de las trompas de Falopio.
• Cicatrices en la zona pélvica por infecciones, cirugías o tratamientos previos.
También es posible realizar esta exploración con la intención de confirmar que las trompas están completamente cerradas en pacientes a las que se les ha realizado una ligadura de las mismas.
¿Cuándo se lleva a cabo la exploración?
La indicación de realizar esta prueba la hace el ginecólogo que atiende a la mujer por problemas de fertilidad. Una vez que la paciente tiene hecha la solicitud, se le informa desde el servicio de Radiodiagnóstico, que nos debe avisar telefónicamente del momento en el que tiene su siguiente menstruación, ya que la exploración se realiza unos 7-10 días tras el comienzo de la misma. Esto es un factor clave, puesto que, al realizar la prueba antes de la ovulación de la mujer (generalmente alrededor del día 14 del ciclo menstrual), nos aseguramos de que no esté embarazada y no existe riesgo para el embrión. A pesar de ello, y para asegurar que no existe un embarazo incipiente, se indica a todas las pacientes que, en caso de mantener relaciones sexuales, deben hacerlo siempre con protección.
¿Quién me puede informar acerca de esta técnica?
Generalmente es el ginecólogo que indica la necesidad de efectuar este estudio la persona que informa acerca del mismo. Además de explicar en qué consiste, para qué sirve, qué riesgos tiene y cuáles son las alternativas a la misma, le facilita el documento del consentimiento informado donde la información está plasmada por escrito, para que pueda volver a consultarla antes de la exploración. En cualquier caso, las pacientes pueden consultar sus inquietudes o dudas también al médico radiólogo puesto que es el especialista que más conocimientos tiene acerca de la prueba y el que la lleva a cabo.
¿Necesita de alguna preparación especial?
Como muchas de las exploraciones médicas, la paciente debe estar en ayunas las ocho horas previas a la intervención. No obstante, si necesita tomar algún medicamento, puede hacerlo con un pequeño sorbo de agua.
¿Qué complicaciones puede tener la prueba?
Aunque los efectos indeseables no son frecuentes, en ocasiones, a pesar de la adecuada realización pueden aparecer como molestias leves en la zona pélvica y, más raramente, ligeros sangrados o un cuadro febril durante las horas siguientes. En estos casos, se puede tomar un analgésico o antitérmico como el paracetamol. Si no se controlara, es recomendable consultar con un médico para valorar la siguiente actuación. De manera excepcional la introducción del contraste puede dar lugar a una reacción alérgica que puede ser de intensidad variable, que será asistida por el equipo de profesionales de la manera adecuada.
¿Y una vez realizada la prueba, que tipo de vida debo llevar?
La exploración tiene una duración aproximada en torno a los 30 minutos, la mayoría de los cuales se utilizan para la preparación del material. Dicho material es de un solo uso y está estéril, y se desecha tras la realización de la exploración. A excepción de aquel pequeño número de pacientes que puedan presentar alguna pequeña molestia en la zona pélvica, fácilmente corregible con un analgésico, es muy infrecuente otro tipo de molestias, por lo que la mujer puede seguir realizando su actividad habitual de manera completamente normal.
¿Qué alternativas existen a esta prueba?
No hay ninguna otra técnica radiológica que sustituya con ventaja a la histerosalpingografía, aunque en ocasiones pueden realizarse técnicas alternativas a la misma como la ecografía, la resonancia magnética o la histeroscopia. Su médico especialista le puede proporcionar la información acerca de las mismas y aconsejarle acerca de la prueba más adecuada en su caso.