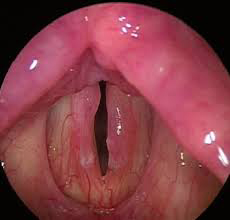
Es el movimiento retrogrado de ácido y enzimas digestivas (productos corrosivos) provenientes del tracto digestivo hacia las estructuras de la faringolaringe.
Síntomas
La clínica típica de esta patología es inespecífica, sin embargo, hay una serie de síntomas muy frecuentemente asociados a la entidad que incluyen:
• Sensación de globo faríngeo 47%.
• Sensación de cuerpo extraño faríngeo 47%.
• Disfonía leve 71%.
• Ronquera 71%.
• Necesidad de carraspeo frecuente no productivo 42%.
• Tos seca crónica 51%.
• Disfagia leve 35%.
Otros síntomas que se han visto relacionados con la presencia de ácido en la laringe son: la sensación de obstrucción nasal, la presencia de nódulos en las cuerdas vocales, el edema de Reinke y la poliposis laríngea.
Incidencia
Aproximadamente el 75% de los pacientes que padecen esta patología no es consciente de la acidez. Igualmente hay falta de correlación directa entre los hallazgos de la exploración clínica con la presencia de síntomas, ciertos estudios detallan que alrededor de 85% de adultos sanos tienen hallazgos compatibles con reflujo faringolaringeo y una media de 30% de adultos sanos estudiados con pH metría esofágica también tienen reflujo, aunque no clínica.
¿Cómo se produce?
La afectación de la mucosa de la faringolaringe por el reflujo ácido o no, se produce por dos vías, directa e indirecta. El mecanismo directo corresponde a la irritación de la mucosa faringolaringea por acción corrosiva de los productos ácidos o básicos refluidos. La vía indirecta parece relacionada con mecanismos locales compensatorios secundarios a irritación de estructuras vecinas como el esófago.
Independientemente del mecanismo lo que queda claro es que la deficiencia del tono de los esfínteres esofágicos tanto superior como inferior así como el aumento y la magnitud de la presión intraabdominal son factores claves en el desarrollo de esta entidad.
Aún permanece incierto el saber si la presencia de infección por Helicobacter Pylori juega un rol importante en el desarrollo de reflujo faringolaringeo.
¿Es igual tener Reflujo gastroesofágico que tener Reflujo faringolaringeo?
Aunque las dos entidades suenen muy parecidas se sabe que son claramente diferenciables la una de la otra como entidades independientes.
Diagnóstico Diferencial.
• La condición imprescindible para la identificación de reflujo gastroesofágico es la presencia de Pirosis retroesternal, un fenómeno únicamente apreciable en aproximadamente el 40% de la población con reflujo faringolaringeo.
• En biopsias esofágicas la mayoría de los pacientes con reflujo gastroesofágico tiene signos de esofagitis mientras que solo es apreciable en 25% de quienes tienen reflujo faringolaringeo.
• En el reflujo gastroesofágico la patología se origina principalmente en el esfínter inferior y la clínica aparece primordialmente con el paciente acostado mientras que en el reflujo faringolaringeo la patología principalmente se debe al esfínter superior esofágico por lo que la clínica aparece con el paciente de pie y en actividades de ejercicio.
• Parece haber menos alteración en la movilidad esofágica en el reflujo faringolaringeo que en el gastroesofágico.
• La cantidad de ácido necesaria para producir patología en el reflujo faringolaringeo es menor que la necesaria para generar patología en el reflujo gastroesofágico debido entre otras cosas al tipo de mucosa y la acción de productos digestivos alcalinos.
• Hay que recalcar también que la producción de anhidrasa carbónica encargada de contribuir con la degradación del acido en las mucosas es menor en la laringe que en el esófago.
Patologías que se presentan en los pacientes con reflujo faringolaringeo
Rinorrea posterior.
Rinitis alérgica.
Rinitis no alérgica.
Infecciones del aparato respiratorio superior.
Hábito de carraspeo.
Hábito tabáquico o alcohólico.
Abuso vocal.
Exposición a cambios bruscos de temperatura.
Estrés o patología emocional.
Irritantes medioambientales.
Neuropatía vagal.
¿Cómo se diagnostica?
Debido a las dificultades en cuanto al diagnóstico de esta entidad (a día de hoy no se dispone de pruebas que sean altamente fiables y fáciles de aplicar), el diagnostico del reflujo faringolaringeo se realiza con la suma de síntomas y signos asociados junto con escalas de valoración y control, asociadas a una adecuada exploración fibrolaringoscópica, incluso asumiendo el riesgo del sobrediagnóstico debido a la falta de especificidad. En casos raros y seleccionados se puede apoyar el diagnostico en la realización de una determinación de pH con sondas faringoesofágicas durante 24 horas.
Cuando las estrategias de aproximación diagnóstica resultan poco fiables, se dispone también de la posibilidad de establecer un diagnostico terapéutico con fármacos inhibidores de la bomba de protones, lo que significa, tratar empíricamente el reflujo y determinar la certeza diagnostica basados en la eficacia de dicha terapéutica.
Tratamiento
La terapéutica del reflujo faringolaringeo radica en dos pilares fundamentales.
1. Las medidas higiénico-dietéticas antirreflujo:
Modificaciones dietéticas.
Evitar el consumo de cafeína, alcohol, chocolate, menta, bebidas gaseosas y alimentos fuertemente ácidos disminuye la irritación directa sobre la mucosa y las cantidades de ácido gástrico que alcanzan la faringe debido a la apertura patológica del esfínter esofágico.
Cambios en el estilo de vida.
Evitar el consumo de tabaco, alimentarse con porciones más pequeñas de comida para disminuir el exceso de presión intraabdominal, evitar el ejercicio intenso hasta dos horas después de comer asi como no beber exceso de agua durante la práctica deportiva. No ingerir alimentos 2-3 horas antes de dormir. Inclinar la cabecera de la cama (poner tacos en las patas del cabecero) para favorecer el efecto de la gravedad sobre los fluidos del esófago.
2. Fármacos.
Dentro de las opciones y procurando personalizar cada caso se puede disponer de esquemas con inhibidores de la bomba de protones (omeprazol, pantoprazol, lansoprazol, etc.), bloqueadores H2 (Ranitidina, cimetidina, famotidina, etc.), antiácidos sobre todo los que contengan bicarbonato, magnesio o aluminio.
Una vez encontrada mejoría o cuando hayan transcurrido por lo menos 8-16 semanas se puede intentar suprimir progresivamente los fármacos en un periodo no menor a 6 semanas y con vigilancia de las posibles recurrencias.
Es recomendable que los pacientes jóvenes y aquellos que no tengan factores de riesgo sean seguidos y controlados por parte de su médico de atención primaria y se refieran los casos cuando los síntomas sean muy intensos o haya abuso de tabaco, alcohol o se presenten masas cervicales sospechosas de neoplasias.
Cuando el adecuado control sintomático con medidas y fármacos falla se debe pensar en la posibilidad de un error diagnostico y se deben investigar otras causas así como alergias o afectaciones pulmonares.