El dolor que se experimenta durante el parto es descrito por muchas mujeres como uno de los momentos más dolorosos que experimentan en sus vidas. Las técnicas de psicoprofilaxis y preparación del parto consiguen una disminución muy modesta de la severidad del dolor. Este dolor por sí solo es indicativo de la utilización de técnicas analgésicas. La analgesia epidural y/o combinada intradural /epidural es sin duda la técnica de elección para la analgesia obstétrica.
El dolor de parto es un dolor agudo, de inicio y final bien definido y de una gran variabilidad individual. Este dolor va a variar en dependencia de la evolución del parto.
El parto se divide en tres etapas con distintos niveles analgésicos requeridos, para cada fase:
1.-Fase de Dilatación: duración 5-12 h. Contracciones cada 3-5 min. El dolor se produce por contracciones uterinas y dilatación del cérvix.
2.-Fase de Expulsivo: hasta el parto completo del feto, dura de 15-20 minutos. Contracciones cada 1-2 minutos. Inicio de dolor perineal. Las fibras son más gruesas por eso su bloqueo es más difícil. El dolor es por estrechamiento y compresión de estructuras perineales y pélvicas.
3.-Fase de Alumbramiento de la placenta que dura 15-30 minutos. No suele producir dolor.
La analgesia obstétrica ideal sería aquella que sea segura para la madre y el feto, que no interfiera con en el desarrollo normal del parto, y produzca un alivio del dolor eficaz y controlable. Y en el momento actual sería la analgesia epidural, la que presenta estas características.
Antes de la administración de una analgesia epidural el anestesista realiza una valoración completa de la gestante:
• Antecedentes médicos personales.
• Toma de fármacos que puedan alterar la coagulación.
• Historia obstétrica (si ha tenido cesáreas anteriores o existen factores actuales que hagan que esa mujer vaya a acabar en un parto instrumentado o en una cesárea).
• Examen de la vía aérea.
• Exploración de la columna vertebral.
• También valorar la capacidad de la persona para decidir libremente y valorar los casos especiales previamente.
Analgesia epidural
Consiste en el bloqueo sensitivo de las raíces nerviosas que transmiten el dolor durante los estadios del parto mediante la inserción de un catéter en el espacio epidural lumbar,
a través de una aguja, para administración de anestésicos locales y fármacos opiáceos.
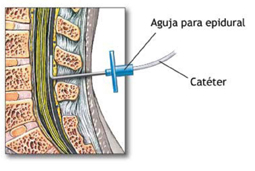
La medula espinal está recubierta por tres meninges entre las que se delimitan varios espacios. De fuera hacia dentro tenemos la piel, tejido celular subcutáneo, ligamentos interespinosos, ligamento amarillo y espacio epidural 5mm donde más grueso y con presión negativa y que contiene vasos, linfáticos y nervios.
Técnica de colocación del catéter epidural
Tras una Monitorización básica colocamos a la paciente sentada, en la mayoría de los casos, o en decúbito lateral izquierdo.
El anestesista palpando la columna vertebral de la embarazada busca un espacio en la columna vertebral lumbar a nivel medial, aproximadamente entre los niveles vertebrales L3-L4 o L4-L5. Se infiltra la piel con anestesia local, y se procede a buscar el espacio epidural introduciendo una aguja epidural conectada a una jeringuilla con aire o suero en su interior y se va introduciendo la aguja lentamente y con presión continua sobre la jeringuilla conectada a la aguja. En el momento que el anestesista llega al espacio epidural, el aire o suero entran fácilmente (se pierde la resistencia de la jeringuilla conectada a la aguja) entonces es el momento de dejar de avanzar la aguja y retirar la jeringuilla para introducir el catéter epidural. El catéter es un tubo de poco calibre a través del que se va a poner los fármacos para que haga efecto la epidural. Es una técnica muy precisa, el anestesista necesita la colaboración de la embarazada en todo momento para llevarla a cabo. Se comprueba que está colocado en el sitio correcto haciendo una dosis “prueba” de fármaco y se procede a sujetar el catéter para que no se mueva durante todas las fases del parto de la mujer y pueda ir pasando la medicación de forma efectiva.
Se debería informar en la consulta de anestesia o a través de charlas por parte de los anestesiólogos, de las posibles complicaciones, de la posibilidad de analgesia incompleta, de la posibilidad de necesitar repetir el proceso de colocación para colocar un segundo catéter y de en ocasiones asociar una anestesia intradural o general en situaciones de urgencia en las que no hay tiempo para que la epidural haga su efecto o simplemente no se ha podido colocar la epidural por falta de tiempo.
Contraindicaciones
• Absolutas: Rechazo de la paciente a la analgesia epidural, infección en el sitio de colocación, Coagulopatías/Alteraciones sanguíneas (Plaquetas<100,000, INR>1,3) hipovolemia grave, estenosis aortica/ mitral severa, alergias, aumento PIC.
• Relativas: Septicemia, paciente no colaboradora, valvulopatías, deformidad grave columna vertebral, lesiones neurológicas previas
Complicaciones
Inmediatas:
• Hipotensión arterial materna.
• Bloqueo analgésico fallido o incompleto, bloqueo unilateral, bloqueo segmentario.
• Sobredosificación y/o inyección intravascular de anestésicos locales que son complicaciones graves y la clínica sería náuseas, vómitos, temblores y escalofríos.
Tardías:
• Cefalea postpuncióndural, que es la complicación mayor más frecuente, provocada por punción accidental de la duramadre, se produce una pérdida de LCR mayor a su tasa de producción.
• Dolor lumbar.
• Complicaciones neurológicas las cuales son muy excepcionales. Muy raramente meningitis, abscesos epidurales, hematoma epidural y hematoma subdural intracraneal.
Las complicaciones graves son muy poco frecuentes, por lo que si no existe contraindicación se aconseja la técnica de analgesia epidural para el control del dolor del parto por ser la más eficaz y segura.
Bibliografia:
1. Sinatra RS, Ayoub CM. Postoperative analgesia. Epidural and spinal techniques.
En: Chesnut DH (ed). Obstetric anesthesia: principles and practice. San Luis:
Mosby; 1994. p. 521-55.
2. Kestin IG. Spinal anaesthesia in obstetrics.Br J Anaesth. 1991; 66(5):596-607.
3. Fernández Martínez MA, Ros Mora J, Villalonga Morales A. Fallos en la analgesia
epidural obstétrica y sus causas. RevEspAnestesiolReanim. 2000; 47(6):256-65.
4. López Correa T, Garzón Sánchez JC, Sánchez Montero FJ, Muriel Villoria C. Cefalea
postpuncióndural en obstetricia. RevEspAnestesiolReanim. 2011;58(9):56-70
5. Macarthur AJ, Macarthur C, Weeks SK. Is epidural anesthesia in labor associated
with chronic low back pain? A prospective cohort study.AnesthAnalg.
1997;85(5):1066-70.
6. Mugabure B, Echaniz E, Marín M. Fisiología y farmacología clínica de los opioides
epidurales e intratecales. RevSocEsp Dolor. 2005;12(1):33-45.
7. Arendt KW, Tessmer-Tuck JA. Nonpharmacologic labor analgesia.ClinPerinatol.
2013;40(3):351-71.
8. Jones L, Othman M, Dowswell T, Alfirevic Z, Gates S, Newburn M, et al. Pain
management for women in labour: an overview of systematic reviews. Cochrane
DatabaseSyst Rev. 2012;3:CD009234.
9. Guasch E ,Fernandez MC, Gilsanz F. Controversias en analgo-anestesia obstétrica. Ed.Ergon ,2013 :37-73