La Alergia a la Proteína de la Leche de Vaca (APLV) es la alergia alimentaria más frecuente en menores de 1 año. Se debe principalmente a una respuesta desproporcionada del sistema inmunológico a ciertos componentes de la leche de vaca, y que sirven de base para la elaboración de las fórmulas maternizadas estándar que se venden en el mercado.
Dada la reciente publicación de la Sociedad Española deGastroenterología, Hepatología y Nutrición Pediátrica, creemos importante la difusión de esta patología tan prevalente y desconocida en muchas ocasiones.
La APLV engloba un amplio espectro de síntomas clínicos, que pueden ir desde cuadros menores de estreñimiento, cólicos, irritabilidad hasta situaciones que pueden poner en peligro la vida del niño, como ser reacciones de tipo anafilaxia.
Prevalencia
Es importante señalar que existe disparidad en la estimación de la prevalencia debido al uso de distintos criterios diagnósticos (pruebas cutáneas, evaluación médica subjetiva, etc.), así diferencias según los países, etnias y estado socioeconómico.
Clasificación de la alergia a la PLV (proteína de la leche de vaca)
Existen 3 tipos de APLV, las IgE mediadas, las no-IgE mediadas, y unas reacciones con mecanismo mixto. (Ver Figura 1)
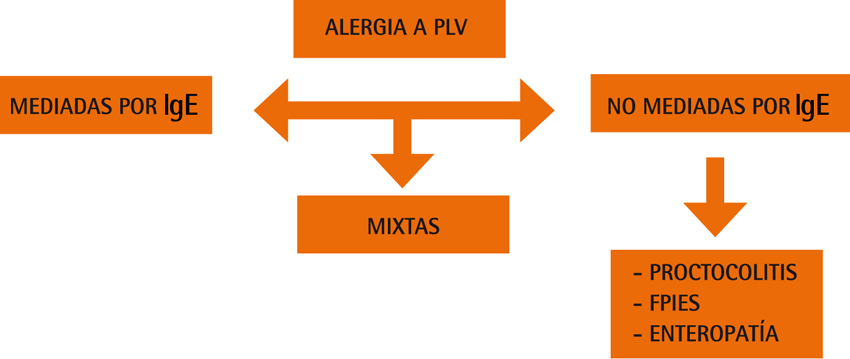
1. Mediadas por IgE (INMEDIATAS): La clínica aparece a los pocos minutos-horas tras la toma de leche de vaca. Puede afectar a diferentes niveles, pero lo más frecuente son los síntomas dermatológicos agudos (eritema, urticaria y angioedema). Es típico que los padres refieran la aparición de una zona eritematosa alrededor de la boca inmediatamente después de la ingesta del primer biberón con PLV.
Pueden presentar además cuadros de vómitos y diarreas, y síntomas respiratorios como sibilancias recurrentes, estridor y tos.
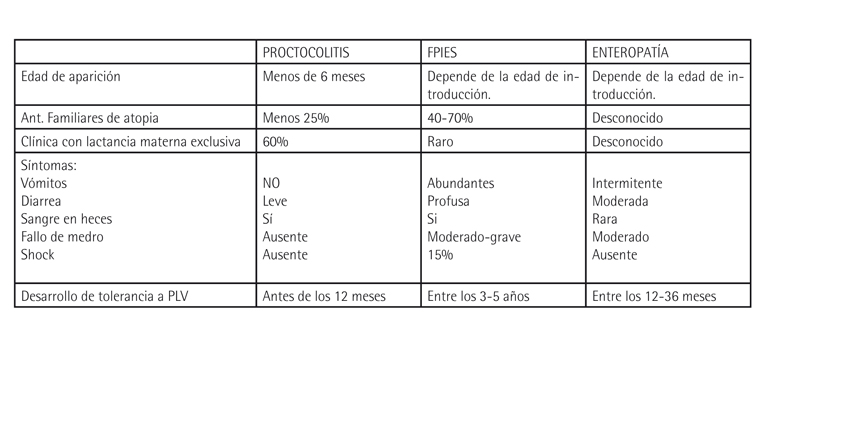
2. No mediadas por IgE (TARDÍAS): Los síntomas inician tras 1- 2 horas de la ingesta. Existen 3 síndromes principales asociados a la APLV-no IgE: Proctocolitis, FPIES (Síndrome de Enterocolitis por proteínas alimentarias), y Enteropatía. En la presente publicación, nos centraremos en hablar de la APLV no-IgE mediada, la cual es una alergia frecuente y en ocasiones con manifestaciones clínicas inespecíficas y fluctuantes a lo largo del tiempo. ( Ver Tabla 1)
3. Mediadas por mecanismo MIXTO: existen 2 cuadros que tienen un mecanismo tanto IgE como no-IgE mediados. Por un lado la dermatitis atópica en la que es clave la correcta anamnesis, por ser una manifestación clásica de varias alergias de tipo alimentaria. Por otro lado, la esofagitis eosinofílica, que clásicamente se manifiesta por reflujos gastroesofágicos frecuentes.
Presentación clínica de la APLV no-IgE mediada
La proctocolitis alérgica: se da en niños menores de 6 meses. Típicamente presenta emisión de sangre roja y moco en las heces. No existe afectación del estado general ni alteración de la ganancia pondero-estatural. Si el sangrado se mantiene en el tiempo puede generar anemia ferropénica. La mayoría de los casos se presenta en niños con lactancia materna exclusiva (LME).
La enteropatía sensible a PLV puede presentarse como diarrea crónica, no ganancia o pérdida de peso, vómitos, distensión abdominal o anorexia. El predominio de un síntoma u otro dependerá de la porción del tubo digestivo que afecte.
FPIES (Síndrome de Enterocolitis por proteínas alimentarias): La forma aguda es la más frecuente, y se presenta como vómitos repetidos entre 1-4 horas después de la ingesta y afectación sistémica con alteraciones hidroelectrolíticas (situación shock-like) en las formas más graves. La clínica mejora en las 24 horas siguientes a la ingesta y la mayoría de los niños están asintomáticos entre los episodios, con un crecimiento normal. La forma crónica por su parte presenta una clínica similar a la enteropatía sensible a PLV.
Otros trastornos digestivos menores que son comunes en la primera infancia y pueden estar relacionados con la APLV incluyen la enfermedad por reflujo, cólicos y estreñimiento.
Diagnóstico
Lo más importante es una ANAMNESIS DETALLADA haciendo referencia a antecedentes familiares y/o personales de atopia, el tipo de alimentación recibida (materna, artificial y presencia de biberones esporádicos), la edad de comienzo de los síntomas, el tiempo transcurrido entre la ingesta de leche y la aparición de los síntomas. Es además importante la realización de una EXPLORACIÓN FÍSICA DETALLADA.
La prueba de exclusión-provocación es el GOLD STANDARD para realizar el diagnóstico de APLV no-IgE mediada. Para esto se retiran las PLV de la dieta durante un periodo de 4 a 6 semanas (prueba de exclusión), se observa como mejoran los síntomas, para incorporarlas nuevamente de forma controlada (prueba de provocación), e inducir la clínica previa.
Tratamiento y pronóstico de las APLV no IgE mediada
Es necesario instaurar una dieta libre de proteínas de leche de vaca, administrando fórmulas de hidrolizados extensos (FEH) de caseína y/o seroproteinas, las fórmulas a base de aminoácidos libres (elementales), las fórmulas de arroz hidrolizado y las fórmulas de soja (no en menores de 6 meses). Si el niño está con lactancia materna exclusiva, se debe eliminar de la dieta materna todos los productos y alimentos que contengan leche de vaca. En cuanto al pronóstico la mayoría de los niños tiende a conseguir una tolerancia natural.
Debemos tener presente que la APLV es una enfermedad con un amplio espectro de manifestaciones clínicas, generando dificultad para el diagnóstico. Los pediatras deben considerar esta posibilidad ante la presencia de síntomas clínicos inespecíficos, sobre todo en niños menores de 2 años.



