El dolor lumbar se define clásicamente como “aquel dolor localizado entre el límite inferior de las costillas y el límite inferior de las nalgas, cuya intensidad varía en función de las posturas y de la actividad física. Es un dolor generalmente de carácter mecánico, suele acompañarse de limitación dolorosa del movimiento y puede asociarse o no a dolor referido o irradiado”. Este síntoma se cuenta entre los padecimientos más frecuentes del ser humano.
Entre el 70 y el 85% de las personas lo padecen en algún momento de su vida, aunque solo un 14% sufrirá un episodio que durará más de 2 semanas. La prevalencia anual en la población adulta oscila, según diferentes estudios a nivel europeo, entre el 22 y el 65%.
Según datos del estudio EPISER realizado en población española, la prevalencia de la lumbalgia es del 14,8% para la lumbalgia aguda y del 7,7% para la lumbalgia crónica, aumentando con la edad hasta los 60 años, siendo también más frecuente en mujeres (17,8%) que en varones (11,3%).
Aproximadamente el 80% de las lumbalgias cursan sin complicaciones y mejoran en menos de 4-6 semanas. El 10% evoluciona a formas crónicas. En resumen, hasta un 85% de las personas lo padecen en algún momento de la vida. La prevalencia en España es del 14% para la aguda y 7% para la crónica.
Es algo más frecuente en mujeres y en personas más mayores. El 80% mejorará en 4-6 semanas y sólo un 10% se cronificará.
¿Por qué duele?
Según el tiempo de duración del dolor, la lumbalgia se clasifica en:
• Aguda: dolor de menos de 6 semanas.
• Subaguda: dolor de 6-12 semanas.
• Crónica: más de 12 semanas con dolor.
• Recurrente: lumbalgia aguda en paciente que ha tenido episodios previos de dolor lumbar en una localización similar, con periodos asintomáticos de más de 3 meses.
Según la clínica y de forma muy breve y esquemática se distinguen:
• Lumbalgia aguda inespecífica: es el síndrome caracterizado por dolor en la región lumbosacra, generalmente de carácter mecánico, acompañadoo no de dolor referido o irradiado. Representa más del 95% de los casos.
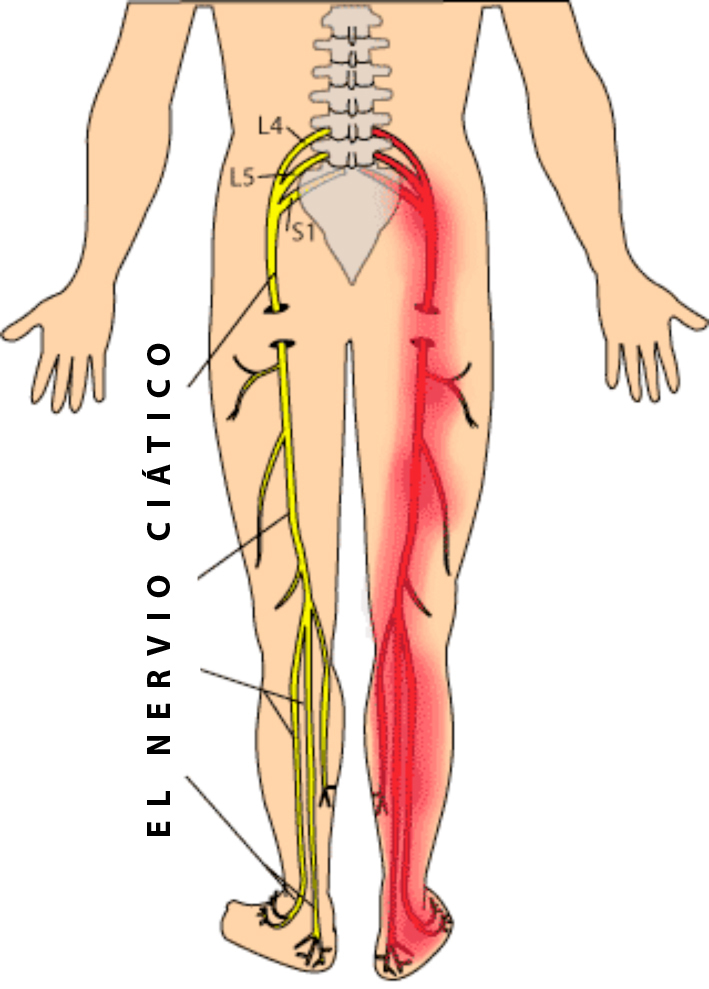
• Lumbalgia con irradiación: conocida como ciática. Se produce una compresión del nervio ciático que es lo que produce el dolor con irradiación hacia las piernas. El nervio ciático da las raíces lumbares y sacras, normalmente se produce compresión de la última raíz lumbar (L5) o la primera sacra (S1).
(Ver figura 1)
Causas de lumbalgia
Dolor lumbar mecánico (97% de las lumbalgias):
• Distensión o esguince lumbar (70%).
• Degeneración del disco vertebral o alteraciones facetarias (10%).
• Hernia discal (4%).
• Fractura osteoporótica (4%).
• Estenosis vertebral o estrechamiento del canal por el que discurre la médula espinal (3%).
• Espondilolistesis, o deslizamiento de una vértebra sobre la siguiente (2%).
Causas de dolor lumbar no mecánico (3% restante):
• Entre las causas se encuentran: tumores, alteraciones digestivas, herpes zóster, etc…
En resumen, el dolor puede producirse por distensión o esguince lumbar en la mayoría de los casos, lo que produce una lumbalgia mecánica. En el caso de una compresión del nervio ciático, se producirá una irradiación a las extremidades inferiores. Otras causas son las fracturas vertebrales, la hernia discal, la estenosis del canal lumbar, etc…
¿Por qué se duerme la pierna desde el gluteo hasta el pie?
La compresión de las raíces nerviosas a su salida desde la columna es lo que produce esa sensación de hormigueo o irradiación del dolor hacia las piernas. Dependiendo de la raíz que se comprima, se afectará una determinada zona.
Así, de manera muy resumida para raíces lumbares (L) y sacras (S) si se afecta la raíz:
• L1, L2, L3: se afectará la zona del muslo.
• L4: se afectará la zona externa del muslo, interior de pierna y tobillo.
• L5: se afectará la cara externa del muslo, anterior y externa de pierna hasta el primer dedo.
• S1: parte posterior del muslo hasta el 5º dedo del pie.
¿Cuáles son los tratamientos más efectivos?
El abordaje del dolor lumbar debe realizarse desde un enfoque que abarque varias disciplinas. Tratamientos de un solo abordaje suelen dar resultados parciales. En este tratamiento están implicados los médicos de atención primaria, los rehabilitadores y fisioterapeutas, el traumatólogo y los anestesistas-unidad del dolor.
De forma simplificada podríamos hacer el siguiente esquema:
• Lumbalgia aguda mecánica: iniciar con tratamiento rehabilitador, evitar el reposo, toma de analgésicos, antiinflamatorios, relajantes musculares y benzodiacepinas.
• Lumbalgia subaguda: rehabilitación, seguir evitando el reposo y ejercicio terapéutico. Toma de medicación.
• Lumbalgia crónica: ejercicio terapéutico y escuela de espalda. Toma de medicación.
Cuando el tratamiento conservador falla y se ha realizado durante el tiempo suficiente y de manera correcta, podrían valorarse dependiendo de la causa acciones invasivas. De manera resumida podemos hacer otro esquema:
Para la degeneración del disco vertebral: generalmente el tratamiento quirúrgico va encaminado a fusionar el segmento de la columna afectado, mediante tornillos asociados a barras o placas, lo que denominamos artrodesis.
Para la hernia discal: podría iniciarse un tratamiento con infiltraciones con corticoide, o bien plantear una cirugía en la que se quite el disco afectado.
Para la estenosis del canal lumbar: se realiza una resección del hueso en la zona posterior que es responsable de la disminución de espacio, elminando de esta manera la compresión existente.
Para el síndrome facetario, o degeneración de las articulaciones entre las vértebras, se realizan los conocidos bloqueos, que consiste en la inyección en la articulación afectada de anestésico local junto con un corticoide. También pueden denervarse las articulaciones mediante radiofrecuencia, conocido como rizolisis.
Cuando hay una desviación de una vértebra sobre la otra, o espondilolistesis, el tratamiento definitivo suele ser quirúrgico fijando el segmento afectado.