Se podría decir que hasta el último tercio del siglo pasado el sueño ha sido muy poco estudiado desde el punto de vista de las ciencias médicas. De hecho, se le puede considerar como el gran desconocido. Sin embargo, se calcula que aproximadamente un tercio de nuestra vida la pasamos durmiendo y durante el sueño ocurren fenómenos, unos fisiológicos y otros patológicos, muy distintos a los de la vigilia.
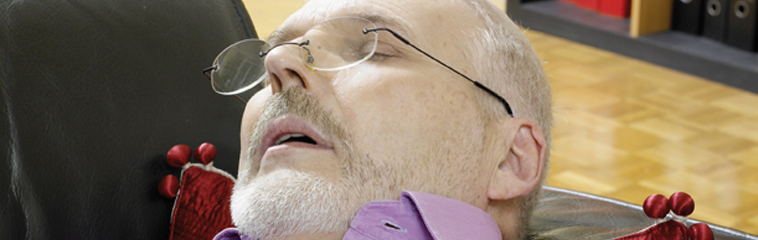
Probablemente el trastorno mas frecuente que altera la cantidad y calidad de sueño sea el insomnio en sus distintas variedades patológicas, pero en la actualidad y desde que se describió en 1976, el síndrome de apneas del sueño (SAHS) es una enfermedad que preocupa e inquieta a los que la sufren y a sus parejas y que, debido a su alta prevalencia, se considera en la actualidad como un importante problema de salud publica. Se trata de una enfermedad caracterizada por episodios repetidos de obstrucción total (apneas) o parcial (hipopneas) de la vía aérea superior (faringe) que ocurren durante el sueño y que produce somnolencia diurna acusada y otros trastornos cardiacos y metabólicos. Debe aclararse que tener un pequeño número de apneas (hasta 5-10 por cada hora de sueño) puede considerarse como normal.
¿Cuál es el perfil del paciente con SAHS?
El paciente tipo con esta enfermedad es un hombre (relación hombre/mujer 3:1) de edad media, roncador, habitualmente con sobrepeso u obesidad y que presenta excesiva somnolencia durante el día. Así mismo, es muy frecuente que las apneas se observen por el compañero de sueño. Es precisamente la observación de las apneas y la excesiva somnolencia diurna lo que debe hacer consultar con el médico. El ronquido como único síntoma no debe ser un signo de alerta, ya que ronca aproximadamente el 50% de la población y sin embargo solo tienen la enfermedad un 4-6% de los hombres y un 2-4% de las mujeres. Por otra parte, en la persona mayor de 70 años la prevalencia de mas de 5 apneas/hora es alta (30%), aunque tiene menos implicación clínico-patológica con lo que en estas edades debe individualizarse el estudio de esta patología y la necesidad de tratamiento.
La observación de apneas causa gran inquietud, sobretodo en el observador, pero debe saberse que es la repetición de los episodios lo realmente importante y que una apnea en sí, aunque sea larga, va a terminar siempre por resolverse espontáneamente y el individuo vuelve a respirar.
La excesiva somnolencia durante el día es producida por la alteración que la repetición de las apneas produce en la normal estructura del sueño. El sueño se convierte en no reparador y consecuentemente, durante el día se manifiesta como somnolencia acusada. Es importante saber, sin embargo, que las causas de excesiva somnolencia diurna son muchas y muy variadas, siendo la mas frecuente, con diferencia, la mala higiene o los malos hábitos de sueño. Una buena higiene de sueño incluye el hacerlo un mínimo de 7-8 horas/día, durante la noche, en ambiente silencioso, cómodo, oscuro, con temperatura adecuada y digestión hecha, etc. Es frecuente que estas premisas no se cumplan causando la mayor parte de los casos de excesiva somnolencia diurna. Debe también prestarse atención a los fármacos que causan somnolencia y considerar, además, que dormirse un poco después de comer es algo normal y fisiológico.
¿Roncar es algo patológico?
La respuesta a la pregunta es en una gran mayoría de casos NO. El ronquido se produce por vibración del paladar blando con el paso del aire durante la respiración. El llamado ronquido benigno suele ser continuo y regular, de baja o moderada intensidad y casi nunca supone un problema de salud, aunque en ocasiones si puede ser un problema de relación con la pareja. El ronquido que acompaña al síndrome de apneas del sueño suele ser de alta y variable intensidad, con silencios periódicos, que se corresponden con las apneas y a veces despiertan al individuo. El ronquido se incrementa con el sobrepeso, el tabaquismo, al dormir boca arriba, tras tomar alcohol, sedantes, tranquilizantes o antidepresivos. También aparece con frecuencia en la mujer con la menopausia por cambios hormonales.
El diagnostico
Para poder diagnosticar la enfermedad debe realizarse un registro de algunas variables durante el sueño. Una serie de sensores colocados en la nariz, boca, cabeza, tórax y abdomen van a registrar durante el sueño si hay apneas o no, las características y duración de las mismas, si se ronca o no, si las apneas producen caídas en la oxigenación, así como las características del sueño, su calidad, su intensidad. Este registro llamado polisomnografía o poligrafia en su versión abreviada se realiza habitualmente en la Unidad del Sueño aunque también puede realizarse en el propio domicilio del paciente. La poligrafía domiciliaria tiene la ventaja de que el paciente duerme en su entorno habitual. Después, los datos serán revisados en la Unidad.
Tanto la polisomnografia como la poligrafía son pruebas inocuas, sin efectos dolorosos, ya que todos los sensores se colocan en la piel, sin cortes ni pinchazos y dan al médico especialista la información necesaria sobre la enfermedad y su severidad.
Consecuencias de la enfermedad
Las consecuencias de la enfermedad para el que la sufre son fundamentalmente de dos tipos. Por una parte la excesiva somnolencia diurna, producto de la desestructuración y mala calidad del sueño nocturno, puede llegar a ser invalidante o alterar de forma importante la vida laboral o social. El mayor problema a corto plazo de esta enfermedad es el incremento del riesgo de sufrir un accidente de tráfico. Un número no despreciable de accidentes de tráfico por salida de vía o invasión del carril contrario, son producidos por sueño del conductor, con las importantes consecuencias personales o a terceros. De esta forma, los conductores profesionales o trabajadores con máquinas peligrosas deben estar atentos a los síntomas descritos. Así mismo, los profesionales sanitarios deben alertarse ante cualquier síntoma de esta patología en estos colectivos.
La otra gran consecuencia, ésta a medio- largo plazo, en el afectado por síndrome de apneas del sueño es el incremento del riesgo de padecer patología cardiovascular, hipertensión arterial, accidentes cerebrovasculares e infartos de miocardio.
¿Cómo se trata?
En la actualidad existe un tratamiento sencillo y sobretodo muy eficaz para tratar el síndrome de apneas del sueño. Un pequeño compresor envía el aire ambiente a una determinada presión hasta la nariz mediante una mascarilla aplicada a la misma haciendo desaparecer las apneas. Esta máquina se conoce como CPAP (Presión positiva continua en la vía aérea). El aparato actúa exclusivamente cuando se duerme, no siendo útil cuando se está despierto. También debe saberse que es un tratamiento correctivo pero no curativo. Es decir, tras varios días de no utilizar la CPAP reaparecen los síntomas de somnolencia, ronquido etc. El tratamiento apenas tiene efectos secundarios importantes ni a corto ni a largo plazo aunque si puede resultar algo molesto y requiere de un periodo de adaptación. En una gran parte de casos corrige las apneas, el ronquido, mejora la calidad de sueño tanto del paciente como de la pareja, desaparece o mejora la excesiva somnolencia diurna y también los efectos de la enfermedad a largo plazo sobre el riesgo de enfermedades cardiovasculares.
A pesar de lo eficaz del tratamiento no debe olvidarse nunca que la pérdida de peso hasta, al menos, acercarse al peso ideal es en muchos casos el tratamiento curativo. Ocasionalmente otros tratamientos, incluyendo algunos tipos de cirugía, pueden ser efectivos aunque siempre en casos muy seleccionados.
Unos buenos hábitos de sueño
- Dormir un mínimo de 7-8 horas, procurando mantener un horario regular, evitando grandes cambios en el fin de semana.
- La siesta tras la comida no debe superar los 30 minutos y no deben hacerse siestas a otras horas.
- Mantener unos mínimos de comodidad, silencio, oscuridad y temperatura en la habitación.
- Reforzar la asociación cama-sueño. Evitar ver la TV, comer, conversar o hacer trabajo intelectual en la cama. Un pequeño periodo de lectura o música se puede aceptar siempre que se asocie a inducir el posterior sueño. • Si no puede conciliar el sueño no se quede en la cama; levántese y realice alguna actividad hasta que vuelva a sentir sueño.
- Evitar cenas copiosas y sustancias que contengan cafeína(café, té, cola) u otros estimulantes.
- El consumo excesivo de alcohol inicialmente induce al sueño pero luego lo fragmenta e interrumpe.
- En personas roncadoras, el ronquido es menos frecuente e intenso adoptando posturas laterales.