Desde el nacimiento de la Anestesiología hasta nuestros días han ido surgiendo numerosas creencias populares acerca de esta especialidad. A pesar de los avances científicos y tecnológicos con los que contamos hoy en día, muchas de estas cuestiones siguen despertando inquietud entre las personas que van a someterse a una técnica anestésica.
En este artículo hemos recopilado las diez preocupaciones acerca de la anestesia que más frecuentemente nos expresan nuestros pacientes, con el objetivo de resolver dudas y derribar mitos.
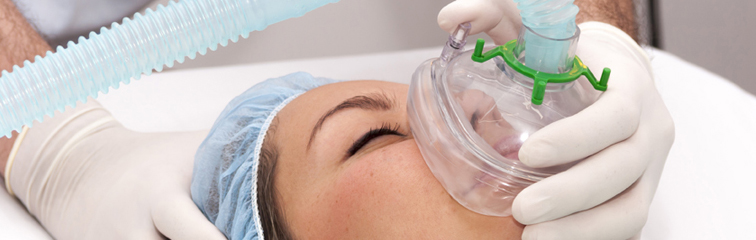
1. ¿Es cierto que, en la anestesia general, nos dormimos respirando de una mascarilla?
Puede ser cierto en algunas ocasiones, pero en la mayoría de los casos la anestesia general se induce administrando la medicación por vía intravenosa. Es cierto que siempre se pide al paciente que respire a través de una mascarilla, pero lo que se respira es oxígeno. Lo hacemos para aumentar las reservas de oxígeno disponibles desde que el paciente deja de respirar al quedarse dormido hasta que es intubado y conectado al respirador.
En otras ocasiones realizamos una inducción inhalatoria de la anestesia general, y es aquí cuando sí que se duermen respirando de la mascarilla. Se hace circular a través de dicha mascarilla un flujo de aire mezclado con agentes anestésicos volátiles, que ejercen el mismo efecto hipnótico que los fármacos intravenosos pero acceden al organismo a través de los pulmones.
2. “Me cuesta mucho echar la anestesia” o “La última vez vomité la anestesia”.
Para aclarar este mito debemos hablar del metabolismo de los fármacos: son los procesos de degradación que sufren los fármacos en el organismo tras haber sido administrados, lo cual se lleva a cabo principalmente en el hígado. Aquí se producen una serie de reacciones químicas que transforman los fármacos en compuestos inactivos, éstos vuelven al torrente sanguíneo y se eliminan a través del riñón, es decir, por la orina. En resumen, los fármacos anestésicos se inactivan en el cuerpo y se expulsan cuando ya han perdido su efecto, o sea que no es necesario orinar para deshacerse de la anestesia.
Tampoco los fármacos se eliminan por vía digestiva, el problema es que algunos tienen como efecto secundario las náuseas y los vómitos. No obstante, contamos con medicamentos para evitar o aliviar estos síntomas eficazmente.
3. ¿Me puedo despertar durante la anestesia?
Cuando no se disponía de tantos medios para vigilar las funciones vitales de los pacientes era común emplear bajas dosis de anestesia en operaciones muy complejas o pacientes muy críticos para evitar disminuir demasiado la tensión arterial durante el procedimiento, lo que se traducía en despertares intraoperatorios. Hoy en día disponemos de muchos monitores que nos permiten controlar las principales funciones vitales de los pacientes y también la profundidad del sueño, con lo que estos despertares son extremadamente inusuales.
4. ¿Hay gente resistente a la anestesia?
No existe nadie que sea resistente a la anestesia. Los fármacos se dosifican en función del peso, edad y estado físico del paciente, con lo que hay personas que necesitan menos dosis y otras que necesitan más, pero se puede anestesiar a todo el mundo.
5. Temo quedarme en la mesa de quirófano porque se les “vaya la mano” con la anestesia.
Es muy poco probable fallecer a causa de una técnica anestésica. Los anestesiólogos conocemos bien el funcionamiento de los fármacos que empleamos y las repercusiones que pueden tener en los pacientes, por lo que someterse a una técnica anestésica es un procedimiento seguro y controlado en todo momento.
6. ¿Por qué tengo que ir en ayunas a una cirugía?
La principal razón es para reducir el riesgo de broncoaspiración, es decir, el paso del contenido gástrico a los pulmones, pudiendo producir una neumonía. Esto puede ocurrir porque el paciente anestesiado es incapaz de proteger por sí mismo su vía respiratoria, mediante reflejos como la tos, por ejemplo. Con los fármacos que empleamos para dormir a los pacientes la porción inferior del esófago se relaja y, si hay contenido alimentario en el estómago, éste puede subir hasta la boca y pasar a la tráquea y a los pulmones. En cambio, en ayunas, el estómago está prácticamente vacío y es mucho menos probable que esto ocurra.
7. La anestesia general es la más peligrosa de todas.
La anestesia general puede parecer, a priori, la más peligrosa porque estamos totalmente dormidos y paralizados. En cualquier caso, el anestesiólogo siempre está presente y se encarga de monitorizar y controlar la situación para que sea igual de segura que cualquier otra técnica anestésica. Lo más importante que debemos recordar es que cualquier técnica tiene sus ventajas e inconvenientes, y que cada una tiene su indicación para diferentes procedimientos. Los anestesiólogos somos médicos especializados que sabemos administrar a cada paciente el tipo de anestesia más indicado para su caso.
8. ¿Cómo sabe el anestesista cuándo me voy a despertar?
Durante una anestesia general o sedación administramos fármacos de forma continua y controlada para que el paciente se mantenga dormido y, cuando dejamos de hacerlo, se van eliminando progresivamente del organismo hasta que el paciente se despierta. Esta eliminación se efectúa en un tiempo predecible que nosotros conocemos. Además, disponemos de monitores que monitorizan la profundidad del sueño que nos ayudan a ver cómo el paciente va despertándose progresivamente.
9. ¿Es bueno dejar de fumar antes de una intervención?
Si, porque se ha demostrado que el abandono del habito tabáquico, con al menos 4 semanas antes de la cirugía, disminuye las complicaciones respiratorias, cardiovasculares e infecciosas. Si el abandono o la reducción del numero de cigarrillos se produce tan solo unos días o pocas semanas antes, no está claro que disminuyan las complicaciones, pero si mejora la oxigenación de los tejidos. Si bien es verdad que dejar de fumar unos días antes aumenta la ansiedad, la producción de mucosidad y la reactividad en vía aérea, no se asocia a efectos adversos importantes. En el caso de fumadores importantes se recomienda la ayuda psicológica y farmacológica (bupropión y parches de nicotina ) para controlar los síntomas asociados a la ansiedad. Debemos recordar que la preparación para una intervención es una oportunidad muy buena para dejar definitivamente el tabaco.
10. ¿Es cierto que me puedo quedar parapléjico después de la anestesia epidural?
La anestesia epidural no es un procedimiento inocuo. Las complicaciones más graves, como la paraplejia son afortunadamente muy infrecuentes (1 de cada 200.000 epidurales). La paraplejia se produce debido a la compresión de la medula espinal o de los nervios que salen de ella por una masa, generalmente un hematoma o un absceso epidural. El absceso epidural se produce por la colonización de un germen de la piel de la zona de punción, o por diseminación por la sangre de otro foco infeccioso (urinario,….). El hematoma epidural está en relación con trastornos graves de la coagulación de la sangre o con la administración de medicación anticoagulante. Para evitar estas complicaciones a todos los pacientes se les realiza desinfección de la zona de punción, control analítico para asegurarse de que no hay infección en sangre o alteraciones de la coagulación, y también se controlan las dosis y tiempos de administración de la medicación anticoagulante. De esta manera nos cercioramos de que podemos realizar esta técnica anestésica de forma segura.