“Doctor, me duele el abdomen bajo, desde hace tiempo. Me han mirado exhaustivamente y nadie me dice nada” ¿Estoy Histérica?
El dolor crónico de la pelvis es algo bastante común entre las mujeres. Se acepta que alrededor del 40 % de las mujeres a partir de la tercera década van a presentar este dolor en bajo vientre referido a la pelvis acompañado o no de otros síntomas, para explicar este dolor, que se prolonga por más de 6 meses.
Varices pélvicas
Existen muchas posibles causas para el síndrome de congestión pélvica (SCP) relacionadas con el ámbito ginecológico, urológico digestivo y otras muchas especialidades. En algunas ocasiones, hasta el 10 % de los casos, los distintos especialistas no encuentran una causa clara que justifique este dolor. De tal forma que, hasta hace unos quince años, estas pacientes no diagnosticadas, con síntomas importantes, como último remedio eran derivadas al psiquiatra.
Estas pacientes con síntomas inespecíficos entre los que predomina el dolor, fueron tratadas mediante el masaje pélvico durante la época Victoriana. El masaje, administrado por un doctor consistía en la estimulación de las partes íntimas de la mujer hasta el orgasmo. La película inglesa Hysteria de 2011, dirigida por Tanya Wexler (Ver Figura 1), no bien recibida por la crítica cineasta, muestra sin lugar a dudas, parte de este problema médico que afecta a un número importante de mujeres mal diagnosticadas y sobre todo mal tratadas. El SCP, relacionado con la ectasia y dilatación venosa de la pelvis (varices pélvicas) es una de las causas del dolor crónico pélvico. Millones de mujeres de todo el mundo, (hasta el 39 % en algunos países) padecen SCP en algún momento de su vida. Se dice que en EEUU,
el SCP constituye el 10-15 % de todas las consultas ginecológicas, hasta el 60 % de la mujeres en edad fértil con varices pélvicas van a presentar síntomas.
El síndrome de congestión pélvica se describió ya en el 1832 por el Dr. Gooch, pero fue HC Taylor quien relaciona el SCP con las varices pélvicas en 1949. No se conoce bien sus causas pero al parecer están involucradas causas hormonales (edad fértil, hormonas sexuales) causas mecánicas (déficit valvular, anomalías en drenaje venoso y también causas neurológicas). El cuadro clínico viene condicionado por el dolor que se incrementa al estar de pie y con la menstruación. No obstante, se han descrito un gran número de síntomas que se relacionan con el SCP: Dolor sordo y constante. Dolor ocasionalmente más agudo. Dolor poscoital. Dispareunia.Sensibilidad en el punto ovárico. Dismenorrea. Dolor de espalda. Neuropatía lumbosacra. Flujo vaginal. Varices vaginales y vulvares.Homorroides. Distensión abdominal. Cambios de humor. Malestar rectal y urinario. Depresión, fatiga. Venas varicosas en extremidades inferiores.
Los medios de imagen sobre todo la ecografía transvaginal establecen con gran precisión la existencia de varices pélvicas.
La embolización endovascular de las varices pélvicas
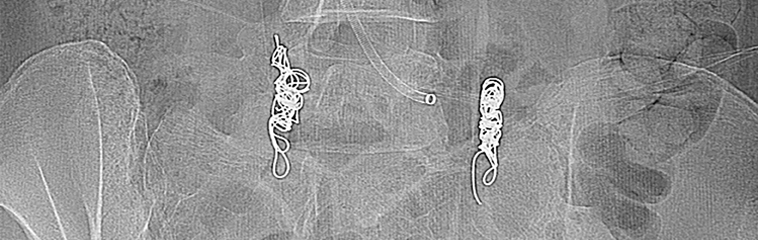
El tratamiento médico del SCP durante mucho tiempo fue escaso por desconocimiento de las causas y mecanismos fisiopatológicos. En la década de los años 50 se propusieron muchas modalidades terapéuticas: analgésicos, hormonas, ligadura de ovarios, histerectomía, etc. y por supuesto la psicoterapia. En 1993 RD Edwards (Radiólogo intervencionista) trató con éxito un caso de SCP por varices pélvicas embolizando (ocluyendo) las venas ováricas (Ver Figura 2).
Desde ese momento la embolización endovascular de las varices pélvicas mediante diversos agentes ha constituido el estándar. Sus resultados, en buenas manos, superan el 80 % de mejoría y curación de síntomas.
La intervención se realiza en los departamentos de Radiología Intervencionista (RI) de manera ambulatoria en los hospitales de la red pública. Nuestro grupo tiene experiencia en más de 500 pacientes con resultados magníficos. La intervención es sencilla, rápida y bastante segura. Después de comprobada la existencia de varices pélvicas en la ecografía, en la consulta de RI se explica bien la intervención, sus ventajas y desventajas, así como los posibles resultados y posibles complicaciones que son muy escasas. La paciente firma el consentimiento informado y con una pequeña analgesia y anestesia local se realiza la intervención que viene a durar entre 30 y 40 minutos. El postoperatorio consiste en reposo y analgésicos sencillos (paracetamol o ibuprofeno) si los requiere.
El seguimiento durante un año se realizará en la consulta de Radiología Intervencionista y consistirá en valoración del dolor por la escala analógica visual (VAS), exploración clínica y cada 6 meses ecografía transvaginal.