La enfermedad celíaca (EC) es una intolerancia permanente al gluten del trigo, cebada y centeno en individuos predispuestos genéticamente, que se caracteriza por reacción inflamatoria, inmune, que altera la mucosa del intestino delgado dificultando la absorción de nutrientes. La prevalencia estimada en los europeos y sus descendientes es del 1%, siendo dos veces más frecuente en las mujeres. En España la prevalencia es del 1-2 %, oscilando entre 1/118 en la población infantil y 1/389 en la población adulta (MSPS, 2008). Puede aparecer a cualquier edad y hasta un 20 % tiene más de 60 años en el momento del diagnóstico.
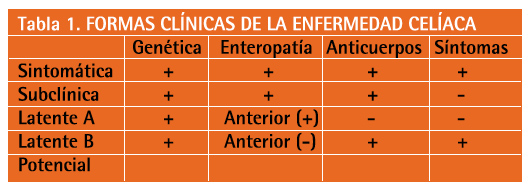
Un importante porcentaje de pacientes (75%) están sin diagnosticar, circunstancia que viene determinada por la existencia de formas atípicas de manifestación oligo, pauci o asintomáticas. Estas variantes son más frecuentes en los adultos donde el síndrome malabsortivo se muestra aisladamente. Cabe diferenciar las siguientes formas clínicas:
Sintomática: los síntomas pueden ser muy diversos entre los que cabe destacar diarrea con esteatorrea, distensión abdominal, edemas en extremidades inferiores y astenia, pero todos los pacientes mostrarán una genética, histopatología y serología compatibles con la EC.
Subclínica: en este caso no existirán síntomas ni signos, aunque sí serán positivas el resto de las pruebas diagnósticas.
Latente: son pacientes que en un momento determinado, consumiendo gluten, no tienen síntomas y la mucosa intestinal es normal. Existen dos variantes.
Tipo A: Fueron diagnosticados de EC en la infancia y se recuperaron por completo tras el inicio de la dieta sin gluten, permaneciendo en estado subclínico con dieta normal.
Tipo B: En este caso, con motivo de un estudio previo, se comprobó que la mucosa intestinal era normal, pero posteriormente desarrollarán la enfermedad.
Potencial: poseen una predisposición genética determinada por la positividad del HLADQ2 (en el 90% de los casos) o DQ8. La probabilidad media de desarrollar una EC activa es del 13% y una EC latente del 50% (Tabla 1).
Clínica
En cuanto a la clínica típica podemos incluir los síntomas digestivos como distensión abdominal, flatulencia, dolor abdominal, diarrea o dispepsia funcional, a nivel hematológico se puede presentar como anemia ferropénica o mixta y trastornos en los factores de la coagulación en especial los vitamino K dependientes. Puede presentar alteraciones hepáticas como hepatitis o colangitis. Además síntomas constitucionales como astenia o pérdida de peso. A nivel reproductor puede presentar abortos de repetición y/o infertilidad. Se puede presentar además junto con enfermedades asociadas tipo nefropatía por IgA, dermatitis herpetiforme, osteopenia/osteoporosis, miocardiopatía dilatada, enfermedades autoinmunes del tipo de Diabetes Mellitus 1, tiroiditis o S. de Sjogren y trastornos neurológicos y psiquiátricos tales como ataxia, depresión, irritabilidad, epilepsia, neuropatías periféricas.
Diagnóstico
El diagnóstico se basa en cinco pilares básicos que son la clínica de la que ya hemos hablados previamente, la serología, el genotipo, la biopsia y la confirmación evolutiva.
En relación con la serología hablamos de transglutamidasa que es un péptido que se encuentra presente en la mucosa normal, y que se expresa mucho más en condiciones de inflamación o daño tisular. Los test serológicos que son los anticuerpos antiendomisio y los antitransglutamidasa tipo IgA. La sensibilidad de la serología va a depender en gran manera de la gravedad de la lesión duodenal y son pruebas útiles en el diagnóstico y seguimiento.
La biopsia de duodeno distal mostrando una atrofia de la vellosidades es la prueba prínceps, no se recomienda iniciar la dieta exenta de gluten hasta completar el proceso diagnóstico.
En cuanto al genotipo es importante conocer los marcadores más frecuentes que son HLADQ2 en el 90% de los casos y HLA-DQ8 20% restante, siendo una condición necesaria pero no suficiente para padecer la enfermedad.
Los criterios diagnósticos son por orden de importancia la lesión de intestino delgado, la remisión clínica con una dieta exenta de gluten y la desaparición de los anticuerpos séricos si estos eran positivos, en paralelo con la respuesta clínica a la dieta sin gluten son los argumentos definitivos.
Aspectos prácticos
Ante la prevalencia de esta enfermedad se plantea cuando realizar cribados a grupos de riesgo que se podrían concretar en estudio de familiares de primer grado, en enfermedades autoinmunes, en DM tipo 1, tiroiditis autoinmune, déficit selectivo de IgA, en el Síndrome de Down y en los intolerantes a la lactosa.
En relación al tratamiento, en estos momentos sólo disponemos de forma real y efectiva la dieta exenta de gluten de por vida algo no siempre sencillo porque se trata de una proteína muy usada en la industria alimentaria. Aunque se encuentran en diversas fases de estudio algunos fármacos en fase experimental. Pero dos hallazgos en los últimos años hacen un poco más probable el que algún día los celíacos puedan comer normalmente. Uno se basa en el estudio de las causas íntimas de la enfermedad; el otro, en una enzima capaz de desmenuzar el gluten y volverlo inofensivo. Los investigadores afirman que las perspectivas son buenas. Durante las primeras fases se aconseja también excluir la lactosa de forma temporal, fármacos que en sus excipientes contengan gluten y algo realmente importante y muy rentable para el paciente que es recomendar ponerse en contacto con las asociaciones de celíacos.
Asociación de Celíacos de Navarra
En concreto, en nuestra zona, la Asociación de Celíacos de Navarra (C/ Doctor Juaristi, 12 – Bajo. 31012 Pamplona. Tfno.: 948 134 559. Fax: 948 382 131) tiene como finalidad el dar a conocer a los nuevos celíacos la realidad acerca de su enfermedad y ayudarles a superar las pequeñas y grandes dificultades que van apareciendo en el día a día. El gluten puede aparecer en numerosos alimentos En el trigo y todas sus variedades (triticale, bulgur, couscous, spelt, kamut), en el centeno, la cebada y la avena, También en todos los productos derivados de estos cereales. La dieta libre de gluten incluye una gran variedad de alimentos que le permitirán cubrir casi todos sus gustos y recuperarse totalmente. Se puede vivir perfectamente sin gluten, pero requiere fuerza de voluntad y persistencia en el cambio de hábitos, que deben ser de por vida. Para ello se requiere dejarse apoyar por su médico, nutricionista y redes de apoyo como otros pacientes, asociaciones de celíacos y mucha educación leyendo libros, artículos y páginas web para enfermos celíacos. Las fundaciones nacionales e internacionales son estructuras de primera línea en este apoyo educativo y de tratamiento. Hay que tener especial cuidado cuando se leen las etiquetas de los alimentos envasados porque no siempre la rotulación es completa, clara y responsable.
Es importante también conocer la posibilidad de contaminación cruzada que consiste en que los alimentos sin gluten puedan, en algún momento, contaminarse con esta proteína, con lo que dejan de ser aptos para los celíacos. Esto se llama contaminación cruzada con gluten y se puede producir básicamente en dos lugares: en las fábricas de alimentos y en el hogar. En las fábricas de alimentos o en los molinos, donde se elaboran harinas o productos sin gluten, pueden almacenarse o elaborarse paralelamente alimentos con gluten. Si se almacenan en un mismo lugar alimentos con y sin gluten, estos últimos pueden adquirir en forma involuntaria restos de trazas de gluten, contaminándolos.
Debemos recordar que lo que se debe aprender, para poder llevar una dieta libre de gluten, es a leer el etiquetado de cualquier producto que se vaya a consumir.
Todo producto envasado estará etiquetado incluyendo información como quien lo fabrico, cual es su peso y, lo que es más importante para ti, la lista de ingredientes. Como se ha comentado en el apartado anterior, la lista de ingredientes no debe incluir cualquier cereal u harina, almidón, fécula, sémola o proteína proveniente de trigo, cebada, centeno, avena, espelta, kamut o triticale. Por otra parte, algunos productos que por sus condiciones especiales son aptos para celíacos, se marcan con los siguientes símbolos:
 Controlado por FACE: es la Marca de Garantía “Controlado por FACE” que asegura el cumplimiento de unas buenas prácticas de autocontrol y calidad de los productos por medio de la certificación. La Marca de Garantía “Controlado por FACE” establece un nivel máximo de gluten de 10 ppmm (mg/kg).
Controlado por FACE: es la Marca de Garantía “Controlado por FACE” que asegura el cumplimiento de unas buenas prácticas de autocontrol y calidad de los productos por medio de la certificación. La Marca de Garantía “Controlado por FACE” establece un nivel máximo de gluten de 10 ppmm (mg/kg).
 Espiga barrada: es el símbolo internacional “sin gluten” pero NO garantiza al celíaco la ausencia del mismo. Este símbolo NO SIGNIFICA “PRODUCTO SIN GLUTEN”. El producto puede contener hasta 100 ppm (mg/kg) de gluten pero, además, hay empresas que lo utilizan sin solicitar ningún permiso o autorización y, por tanto, los controles no son adecuados.
Espiga barrada: es el símbolo internacional “sin gluten” pero NO garantiza al celíaco la ausencia del mismo. Este símbolo NO SIGNIFICA “PRODUCTO SIN GLUTEN”. El producto puede contener hasta 100 ppm (mg/kg) de gluten pero, además, hay empresas que lo utilizan sin solicitar ningún permiso o autorización y, por tanto, los controles no son adecuados.
“Sin gluten”: a partir del Reglamento (CE) 41/2009, sobre el etiquetado de productos alimentarios para personas celíacas, muchas industrias empezaron a incluir el distintivo “sin gluten” en sus etiquetas, lo que asegura un contenido inferior al 20 pmm de gluten en el producto.
Sirva como un pequeño ejemplo de los alimentos a tener en cuenta :
Alimentos sin gluten
Leche y derivados. Carnes y vísceras frescas, congeladas y en conserva al natural. Pescados o marisco fresco o en conserva al natural. Huevos. Verduras, hortalizas y tubérculos. Frutas. Arroz, maíz, tapioca, y sus derivados. Legumbres. Aceites de oliva o semillas. Azúcar y miel. Café o infusiones. Frutos secos naturales. Sal, vinagre de vino, especias en rama o en grano naturales.
Alimentos que pueden contener gluten
Embutidos. Patés. Quesos fundidos, de untar, rallados o en lonchas. Conservas de carne y de pescado sobre todo si llevan salsas. Salsas. Sucedáneos del café. Chocolate y cacao. Frutos secos tostados o fritos. Caramelos y golosinas. Helados.
Alimentos con gluten
Pan, repostería, bollería o pasta alimentaria hecha con harina de trigo, cebada, centeno, avena, espelta, kamut o triticale Bebidas hechas a partir de cereales: cerveza, agua de cebada. Productos manufacturados en los que entre en su composición cualquier cereal, harina, almidón, fécula, sémola o proteína de los cereales anteriormente nombrados.



