Existe la idea de que la UCI o Unidad de Cuidados Intensivos es un área del hospital de puertas cerradas, de visitas restringidas, donde ingresan pacientes con enfermedades graves próximos a la muerte. Es en efecto, el lugar donde ingresan los pacientes graves, con riesgo vital actual o potencial. Pero también es el lugar donde se lucha por superar la enfermedad con todos los recursos materiales y humanos. Un 85 % de quienes ingresan sobreviven. Por lo tanto, no es un lugar al que se va a morir sino un lugar de VIDA.
En ocasiones se utilizan otros acrónimos que significan lo mismo tales como UVI (Unidad de Vigilancia Intensiva) o UMI (Unidad de Medicina Intensiva). Son áreas del hospital que se caracterizan por una gran concentración de recursos materiales y de personal (recursos técnicos y competenciales).
Recursos humanos y materiales
El intensivista es el médico especialista en MEDICINA INTENSIVA. Médicos formados para la atención del paciente crítico, responsable directo de su atención e integra a su vez la colaboración con otros especialistas. Es un médico experto en la fisiopatología del paciente grave y conocedor de los procedimientos y técnicas encaminadas a mantener con vida y recuperar al paciente.
Las enfermeras son una pieza capital en el funcionamiento de las UCIs. Tienen una preparación específica y su herramienta de trabajo son los planes de cuidados en función de la patología de que se trate.
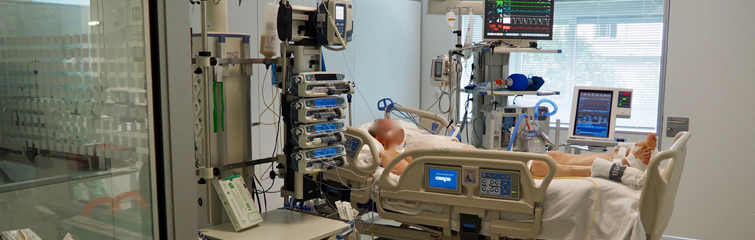
Otra característica de las UCIs es la gran densidad tecnológica, pacientes rodeados de tubos, sondas, monitores y aparatos. Los monitores a pie de cama nos sirven para tener monitorizadas de forma continua las diferentes constantes vitales. Otros dispositivos son los dedicados al soporte vital, es decir, al soporte de diferentes órganos o sistemas como los respiradores que se encargan de sustituir la función respiratoria. La disponibilidad de todo este arsenal de equipos posibilita poder mantener con vida al paciente y ganar tiempo hasta que se controla la enfermedad y se restituye la función de cada órgano.
Tipo de pacientes
En la UCI ingresan pacientes tras ser sometidos a cirugías complejas que en su postoperatorio requieren una serie de cuidados especiales como lo son los postoperatorios tras una cirugía cardíaca o de neurocirugía. Otros son los ingresos urgentes; pacientes que a su llegada al hospital presentan cuadros graves como una insuficiencia respiratoria aguda debida a una neumonía complicada, cuadros de infección generalizada o sepsis, pacientes que han sufrido un politraumatismo grave por cualquier circunstancia, siendo lo más habitual los accidentes de tráfico, pacientes con hemorragias cerebrales etc.
Otros pacientes proceden de las plantas de hospitalización convencional, pacientes que ya están ingresados en el hospital y en los cuales su condición se agrava o complica. En estos casos, el especialista correspondiente solicita la colaboración del Intensivista.
Humanización frente a tecnología
El ingreso en UCI, en ocasiones es una experiencia inesperada y relevante que te va a cambiar la vida. Es una ruptura drástica con tu vida. Uno se ve rodeado de cuerpos sin rostro. Te ves arrancado de la noche a la mañana de tu casa, de tu familia, de tu vida. Sientes que la muerte puede estar cercana. Los familiares se encuentran en un ambiente desconocido. Intuyen que en cualquier momento se puede producir un trágico desenlace. Todas estas circunstancias hacen necesario un alto grado de humanización.
Hoy en día, cada paciente se ubica en boxes individuales en un intento de crear un ambiente de intimidad e individualidad. Es verdad que la UCI intimida, atemoriza, tu familiar está sedado, con un tubo por la boca y conectado a un respirador, salen sondas y catéteres. Cables que recogen señales y las mandan a un monitor donde se representan trazados en múltiples filas y números de diferentes colores, sonidos y alarmas etc. No sabes donde situarte, a un metro de la cama o agarrarle la mano, tocarle, hablarle.
Frente a tanta tecnología se propician acciones de humanización como la figura del familiar acompañante y cuidador, la tenencia de objetos personales… Y sobre todo la comunicación. Comunicación con la familia o el propio paciente si está consciente. Hay que tener en cuenta que la capacidad de decisión del paciente puede estar ausente o mermada por la propia enfermedad y el protagonismo en la toma de decisiones bascula hacia aquellos que mejor interpretan sus preferencias y deseos. Son momentos de gran impacto emocional. La incertidumbre del pronóstico sobrevuela cada acción, cada información, cada gesto. Por ello, es importante para los profesionales que trabajan en la UCI, transmitir seguridad, competencia, rigor y a la vez esperanza. Se debe considerar a la familia como núcleo de atención. Involucrarles en aspectos del cuidado les hará sentirse útiles y reforzara la confianza en el equipo. Respecto al paciente, objetivo principal es conseguir su confortabilidad, la ausencia de dolor, el alivio de la angustia y la incertidumbre, la conciliación del sueño…
Aspectos éticos
Hablar de los derechos del paciente crítico solo es posible si lo entendemos como un pacto tácito en que el paciente cede parte de ellos a cambio de recibir unos cuidados que ofrecen posibilidades razonables para superar la enfermedad. Este pacto convierte a los cuidadores en guardianes de estos derechos y por lo tanto eleva el rango moral de los deberes de no maleficencia, beneficencia y autonomía hacia ellos.
Uno de los grandes dilemas surge a la hora de decidir el ingreso de un paciente en UCI; tenemos posibilidades de luchar por su vida, su proceso de enfermedad está en una fase de recuperabilidad o por el contrario, es un paciente en el cual su ingreso en UCI va a suponer una agresión al paciente, un proceso de futilidad (no utilidad). Hoy en día no se concibe la medicina y menos la medicina intensiva sin un fuerte componente ético. Es nuestro deber respetar la autonomía del paciente o de sus representantes cuando se trata de tomar decisiones. Estas deben ser decisiones compartidas y consensuadas. Decisiones sobre prolongaciones de la vida de forma innecesaria, evitar el encarnizamiento terapéutico cuando las probabilidades de sobrevivir son escasas. Todas estas consideraciones, los cuidados al final de la vida, deben estar alineados con la dignidad del paciente.
Sin embargo, como decíamos en el encabezamiento, frente a ese temor, frente a la idea equivocada de que a la UCI se va a morir debemos contraponer la idea de que la UCI es VIDA; En un porcentaje elevado de casos, pacientes en riesgo real de muerte sobreviven, algunos tras largos días de “travesía”, tras largos días y noches de lucha. En ocasiones la recuperación es rápida. En otras queda por delante un largo camino, su rehabilitación e incorporación a la vida.