La columna vertebral cervical está compuesta por 7 vértebras conectadas entre sí por los discos intervertebrales, ligamentos, pequeñas articulaciones y músculos. En el interior de las vértebras se forma un canal longitudinal denominado canal espinal por el que discurren la médula espinal y los nervios raquídeos que salen de ella para inervar principalmente las extremidades superiores.
¿Qué es la estenosis cervical?
La estenosis cervical es un estrechamiento del canal espinal a nivel cervical. Cuando el canal se estrecha puede comprimir la médula espinal y los nervios que se originan en ella produciendo dolor cervical irradiado a los brazos, pérdida de fuerza y sensibilidad en las manos e incluso dificultad para caminar o incontinencia urinaria. (Fig.1)

Aunque la estenosis de canal cervical puede ser congénita, en la mayoría de los pacientes se produce por los cambios degenerativos que sufre la columna con la edad. Estos cambios son la manifestación de la artrosis a nivel cervical, que se denomina espondiloartrósis cervical. En ocasiones la estenosis cervical al comprimir la médula puede lesionarla produciendo mielopatía (del griego myelós, médula y páthos enfermedad).
¿Por qué se produce la estenosis cervical?
A partir de la cuarta o quinta década de la vida comienzan cambios en la columna vertebral debidos al envejecimiento. Así con la edad los discos intervertebrales se deshidratan, pierden altura y protruyen hacia el canal espinal, reduciendo sus dimensiones. Como consecuencia el ligamento amarillo, ligamento que une las vértebras por detrás, disminuye de altura y se engruesa, contribuyendo también a estrechar el canal espinal. Además las carillas articulares (pequeñas articulaciones que existen entre cada dos vértebras en su parte posterior) y la parte posterior de las vértebras se hipertrofian reduciendo el diámetro del canal espinal. También aparecen osteófitos (excrecencias óseas anormales). Estos cambios degenerativos son comunes a partir de los 50 años sin embargo no todas las personas presentan síntomas, la aparición de síntomas depende fundamentalmente del tamaño del canal espinal y del grado de compresión de los nervios y de la médula.
¿Cuáles son los síntomas y signos?
Pueden aparecer tres tipos de síntomas:
- Dolor en la parte posterior de la cabeza, en el cuello y en los hombros.
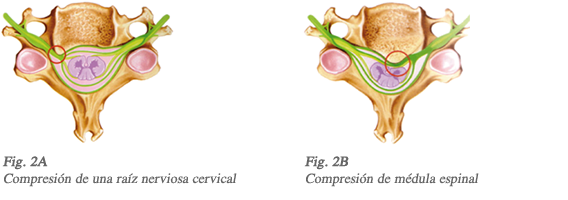
- Síntomas derivados de la compresión de las raíces nerviosas (síntomas radiculares) que inervan las extremidades superiores como pérdida de fuerza y sensación de adormecimiento o acorchamiento en los brazos, rigidez o torpeza en las manos (dificultad para abrir un frasco o abrocharse la camisa). En casos avanzados los pacientes pueden presentar adelgazamiento patológico de los músculos de las manos (Fig. 2A).
- Síntomas derivados de la compresión medular (síntomas de mielopatía) que consisten en pérdida de fuerza y sensibilidad en extremidades superiores e inferiores y espasticidad lo que produce una dificultad para caminar (necesidad de usar bastón y caídas frecuentes). En ocasiones aparecen alteraciones en el control del esfínter urinario (incontinencia urinaria) e incluso del esfínter anal. Típicamente los reflejos en las rodillas y tobillos se aumentan anormalmente mientras que los reflejos en los brazos disminuyen o desaparecen (Fig. 2B)La progresión de los síntomas varía. Unas veces el deterioro es lento pero progresivo, en otras el deterioro se detiene en un momento concreto y en algunos casos progresa rápidamente.
¿Qué tratamientos existen?
En los casos de síntomas leves y no progresivos o en pacientes de edad muy avanzada o con alto riesgo quirúrgico por tener otras patologías se puede realizar un tratamiento conservador. El tratamiento conservador (no quirúrgico) consiste en tomar medicamentos analgésicos y antiinflamatorios y recibir tratamiento fisioterápico que ayudará a mejorar la flexibilidad del cuello, tronco, brazos y piernas así como a aprender a realizar las actividades cotidianas con mayor destreza y seguridad para su columna (cambios de postura al sentarse, ponerse de pie, levantarse de la cama, vestirse, abrir y cerrar frascos…). Si a pesar del tratamiento conservador la enfermedad progresa es mejor realizar una intervención quirúrgica antes de que los déficits neurológicos sean demasiado graves.
¿Cuándo se debe realizar una intervención quirúrgica?
Se debe realizar una intervención quirúrgica en los casos de pérdida de fuerza y/o sensibilidad progresiva, evidencia clínica de compresión medular o en casos de presentación brusca de déficit neurológico severo (pérdida de fuerza, sensibilidad y alteración del control de esfínteres). El objetivo principal de la cirugía es detener la progresión de la enfermedad, no siempre se consigue mejorar o revertir las secuelas ya establecidas. Con la intervención quirúrgica se pretende ampliar el canal espinal cervical para que ni la médula ni las raíces nerviosas estén comprimidas. Siempre se retirará hueso, disco o ligamento para aumentar las dimensiones del canal. Se puede realizar por la parte de delante del cuello (abordaje anterior) o por la parte de atrás (abordaje posterior) según lo que su neurocirujano considere mejor para usted teniendo en cuenta la localización de la compresión, la curvatura de la columna cervical y el número de niveles afectados. Puede ser necesario implantar algún sistema de estabilización (fusión) de las áreas afectas, así en la vía anterior se coloca algún sustituto de disco y/o cuerpo vertebral y una placa metálica sobre la columna vertebral y en la vía posterior se pueden utilizan tornillos conectados con barras, aunque no son necesarios en todos los casos.
Ante la aparición de los síntomas descritos anteriormente debe consultar con su médico de atención primaria lo antes posible.


